Fach-Publikation: Vorher-Nachher-Bilder standardisiert anfertigen
Fachbeitrag im Magazin für Ästhetische Chirurgie (MÄC) von Dr. Dr. med. Matthias Siessegger zum Thema „Vorher-Nachher-Bilder standardisiert anfertigen“.
M. Siessegger – aesthetische medizin koeln, Köln
Vorher-Nachher-Bilder standardisiert anfertigen
Praxisnahes Konzept zur Anfertigung einheitlicher und optimal vergleichbarer Vorher-Nachher-Bilder
Die Anfertigung von Vorher-Nachher-Bildern ist insbesondere im Fachbereich Plastische und Ästhetische Chirurgie ein wichtiger Bestandteil der Medizinischen Dokumentation. Je einheitlicher die angefertigten Fotografien des Vorher- und Nachher-Zustandes sind, desto besser lassen sich Behandlungserfolge objektiv beurteilen. Das im Folgenden vorgestellte Konzept beschreibt einen vom Autor in der Praxis vielfach erprobten Weg zur standardisierten Anfertigung von Vorher-Nachher-Bildern.
Während die meisten medizinischen Fachdisziplinen den Verlauf und Erfolg einer Behandlung anhand klinischer Untersuchungen, laborchemischer Parameter oder Veränderungen in der diagnostischen Bildgebung einschätzen und dokumentieren, beurteilt die Ästhetische Medizin den Einfluss und Erfolg einer Behandlung in erster Linie anhand des veränderten äußeren Erscheinungsbildes eines Patienten. Auch im rechtlichen Bedarf an einer revisions- und gerichtsfesten Beweisgrundlage für die Leistungsabrechnung oder bei Haftungsfragen liegt deshalb die Notwendigkeit der Anfertigung dieses medizinisch-dokumentarischen Bildmaterials begründet [2].
Dem vor und nach einem Eingriff angefertigten Fotomaterial kommt also ein hoher medizinisch-dokumentarischer Stellenwert zu, der nicht unterschätzt werden sollte. Das Problem: Bei der Anfertigung dieses Bildmaterials können bereits minimale Veränderungen der Lichtverhältnisse, Aufnahmeparameter (z.B. Belichtung) oder der Aufnahmewinkel die objektive Vergleichbarkeit der Vorher- und Nachher-Aufnahmen erheblich erschweren oder gar unmöglich machen. Gleichzeitig stehen im Praxisalltag nicht die zeitlichen und technischen Ressourcen zur Verfügung, um stets optimale fotografische Rahmenbedingungen zu gewährleisten – schließlich ist eine Arztpraxis oder Klinik kein Fotostudio.
Dennoch ist es mit einer überschaubaren fototechnischen Ausstattung und unter Einhaltung bestimmter Regeln durchaus möglich, weitestgehend standardisiertes Fotomaterial im Praxisalltag anzufertigen, das eine objektive Vergleichbarkeit zulässt. Wie dies möglich ist, wird im Folgenden beschrieben.

Wichtigster Erfolgsfaktor: Einheitliche Rahmenbedingungen
Die wichtigste Bedingung für die erfolgreiche Anfertigung von vergleichbaren Vorher-Nachher-Bildern ist die Sicherstellung einheitlicher Rahmenbedingungen. So sollten beispielsweise Lichtverhältnisse, Aufnahmewinkel, Aufnahmeort, Entfernung Kamera/Patient/-in, Kleidung und Körperhaltung des/der Patienten/-in, Fokuseinstellung an der Kamera etc. unabhängig vom Zeitpunkt der Aufnahme möglichst immer identisch sein.
Es kommt also zunächst weniger darauf an, welche Rahmenbedingungen konkret gewählt werden, als vielmehr darauf, dass diese langfristig beibehalten werden. Wenn verschiedene Personen Fotografien anfertigen, sollte ein praxisinterner Standard definiert und schriftlich festgehalten werden, an dem sich alle Beteiligten orientieren können.
Geeignete Fotoausstattung erwerben
Auch wenn mittlerweile mit jedem Smartphone hochaufgelöste Bilder angefertigt werden können, sollte dennoch eine digitale Spiegelreflexkamera (DSLR) bei der Anfertigung von Vorher-Nachher-Bildern zum Einsatz kommen (dies begründet sich aus den Anforderungen, auf die im weiteren Verlauf noch eingegangen wird). Brauchbare DSLR-Kameras sind bereits für unter 1.000 EUR im Handel erhältlich.
Vielen DSLR-Kameras liegt standardmäßig ein Objektiv mit einer Brennweite von 18 mm bis 55 mm bei, das im Normalfall und bei üblichen räumlichen Verhältnissen auch völlig ausreichend ist.
Je nachdem, wie die Lichtverhältnisse vor Ort sind, kann der Einsatz eines professionellen Studioblitzgerätes und/oder Aufhellers
sinnvoll sein, um für eine gleichmäßige Ausleuchtung zu sorgen und eine ungünstige Schattenbildung zu vermeiden. Auch die Anschaffungskosten hierfür liegen in einem akzeptablen Bereich.
Beispiel einer geeigneten Fotoausstattung
Digitale Spiegelreflexkamera:
• CANON EOS 400D
Ausleuchtung / Blitz:
• 2x Metz Soft Box 50-70
• Metz mecastudio BasicLine 200
• Helios Studioblitz LD 250s
• CANON Macro Ring Lite MR-14EX
Funkauslöser:
• Kaiser FlashTrig 16
Objektiv:
• SIGMA DC 17-70 mm (1:2.8-4.5)
• Speicherkarte (und Lesegerät)
• Fotohintergrund / Hohlkehle
Praxisraum festlegen und einrichten
Wie bereits erläutert, sollten Vorher-Nachher-Bilder immer im gleichen Raum und bei gleichen Lichtverhältnissen angefertigt werden. Insofern ist es ratsam, einen Raum innerhalb der Praxis- oder Klinikräume als Foto-Raum fest zu definieren und entsprechend auszustatten.
Fotograf und Patient/-in sollten sich bei der Anfertigung der Aufnahmen immer in der gleichen Position befinden, damit die Größenverhältnisse bei allen Bildern identisch sind. Die Einhaltung des Abstandes lässt sich beispielsweise durch ein fest installiertes Stativ bzw. Boden-Markierungen sicherstellen, die die unterschiedlichen Positionen des Statives oder Fotografen aufzeigen. Auch die Zoom-Einstellung an der Kamera sollte einmal fest definiert und fortan beibehalten werden.
Schwieriger wird es bei der Höheneinstellung des Stativs bzw. der Kamera, da jeder Patient unterschiedlich groß ist und je nach Behandlung unterschiedliche Körperregionen abzubilden sind.
Eine relativ einfache Lösung gibt es im Hinblick auf Kopfaufnahmen. So kann eine Markierung an der Wand aufzeigen, in welcher Höhe sich die Kopfoberkannte befinden soll. Indem der/die Patient/-in dann auf einem höhenverstellbaren Stuhl Platz nimmt, kann dieser entsprechend ausgerichtet werden. Bei Ganzkörperaufnahmen sollte – im Hinblick auf eine zeitsparende Umsetzbarkeit – ein Mittelwert definiert (Höheneinstellung des Stativs) und dann ggf. unabhängig von der Körpergröße eingehalten werden.
Anzahl der Bilder und Aufnahmewinkel festlegen
Je mehr Bildmaterial aus unterschiedlichen Aufnahmewinkeln vorliegt, desto besser lassen sich Behandlungserfolge dokumentieren. Dennoch muss sich die Anzahl der anzufertigenden Aufnahmen in einem akzeptablen und in der Praxis umsetzbaren Rahmen bewegen.
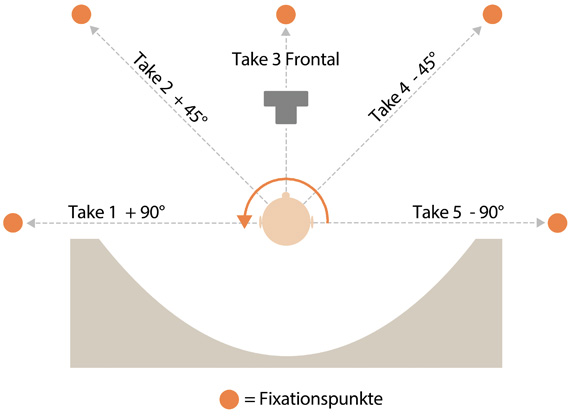
Abgeleitet aus den Erkenntnissen der Gesichtschirurgie, die besagen, dass fünf Ansichten aus den Winkeln +90 Grad, +45 Grad, Frontalansicht, -45 Grad und -90 Grad notwendig sind, um einen Gesamteindruck des Patienten zu erhalten und die Ausgangsposition ausreichend zu beurteilen, empfiehlt es sich, Aufnahmen aus eben diesen fünf Aufnahmewinkeln anzufertigen – auch im Hinblick auf Körperaufnahmen. Der Autor hat daraus den Begriff “TAKE-5-Konzept“ abgeleitet.
Die Umsetzung dieses TAKE-5-Konzeptes kann wiederum durch Markierungen an den Wänden (Fixationspunkte) sichergestellt werden. Je nachdem, ob Kopf- oder Ganzkörperaufnahmen anzufertigen sind, kann der Patient entweder seinen Kopf oder Körper auf diese Fixationspunkte ausrichten (s. Abb. 1).
Bilder zusammenfügen
Schritt 1: Anfertigen der Vorher-Bilder
Zur Anfertigung der fünf Vorher-Bilder in den TAKE-5- Einstellungswinkeln empfiehlt es sich – wie in Abbildung 1 aufgezeigt –, mit der Aufnahme des Profils bei nach links gedrehtem Kopf (TAKE 1) zu beginnen und dann im Uhrzeigersinn fortzufahren.
Schritt 2: Zusammenfügen der einzelnen Vorher-Bilder
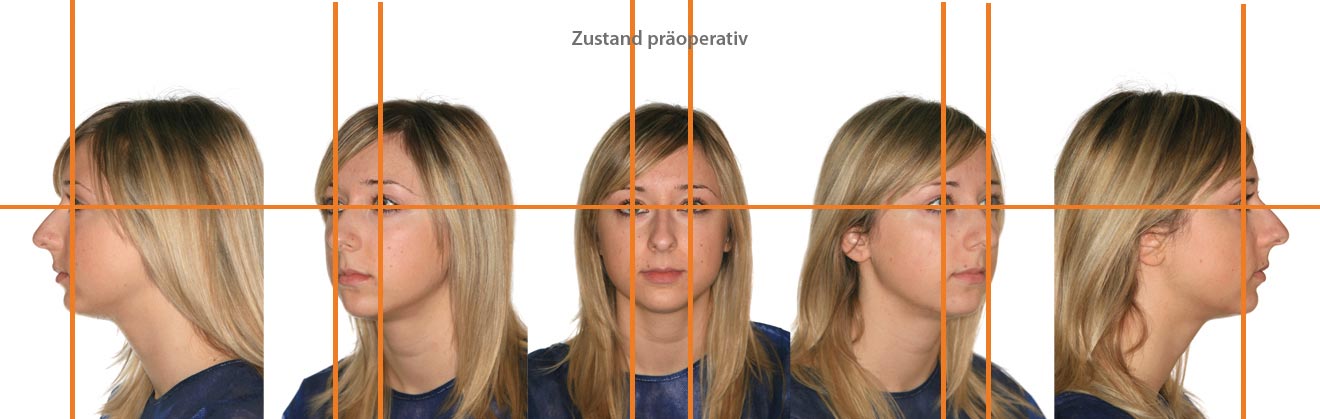
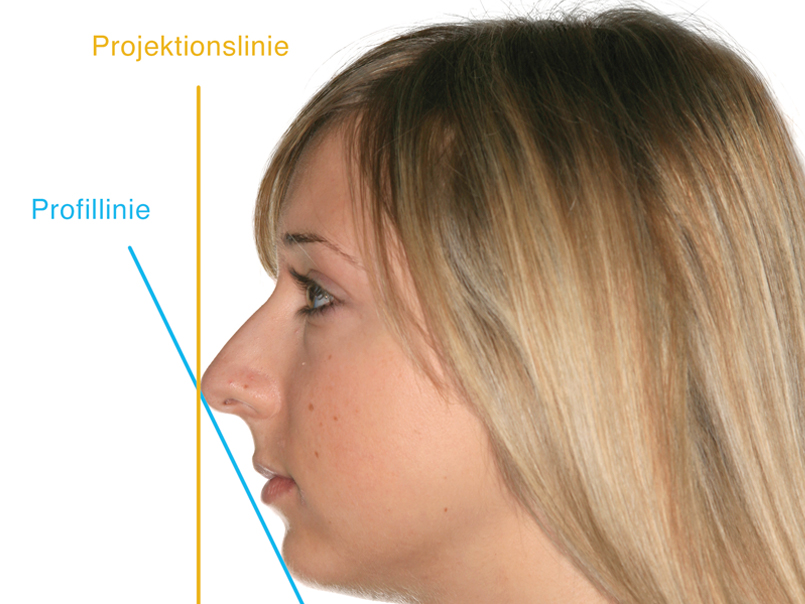
Mithilfe eines Bildbearbeitungsprogrammes (z. B. Adobe Photoshop) können die Vorher-Bilder anschließend zu einer Serie zusammengefasst werden – beginnend mit der TAKE-1-Aufnahme (Profil von links) und abschließend mit der TAKE-5-Aufnahme (Profil von rechts). Für die Vergleichbarkeit ist es wichtig, dass bei der Anordnung der Aufnahmen die horizontalen Achsen übereinstimmen – also z.B. die Augen immer auf der gleichen Höhe sind. Dies wird durch die empfohlene gleichbleibende Höheneinstellung des Stativs gewährleistet. Sollte es dennoch zu Abweichungen kommen, können die Bilder ggf. anhand des eingesetzten Bildbearbeitungsprogramms
mithilfe von Hilfslinien entsprechend ausgerichtet werden (s. Abb. 2).
Auf Basis dieser Vorher-Serie können dem Patienten die zu korrigierenden Bereiche aufgezeigt und empfehlenswerte chirurgische Maßnahmen besprochen werden. Es sei an dieser Stelle darauf hingewiesen, dass professionelle Bildbearbeitungsprogramme
wie Adobe Photoshop lediglich der Anordnung und Zuschneidung der Einzelbilder dienen. Keinesfalls sollten mit diesen Programmen Änderungen am Erscheinungsbild des Patienten vorgenommen werden, da sonst die rechtliche Grundlage verloren ginge. In der Praxis hat es sich zudem bewährt, immer zwei Bildersätze abzuspeichern – ein Satz der unbearbeiteten Originalaufnahmen sowie ein Satz der ggf. zugeschnittenen Aufnahmen. Zudem ist es empfehlenswert, beide Datensätze an zwei getrennten Orten aufzubewahren [2].
Schritt 3: Anfertigen der Nachher-Bilder
Nach dem Eingriff und nach Abheilung der operierten Regionen wird im dritten Schritt die Nachher-Bilder-Serie aus den unterschiedlichen Aufnahmewinkeln und bei identischen Rahmenbedingungen (Lichtverhältnisse etc.) angefertigt. Die Bilder werden, wie im zweiten Schritt beschrieben, ebenfalls zu einer Serie zusammengefasst.
Schritt 4: Gegenüberstellen der Vorher- und der Nachher-Bilder
Der letzte Schritt zur umfassenden fotografischen Dokumentation und abschließenden Beurteilung des Behandlungserfolges ist schließlich das Zusammenfügen und Gegenüberstellen der beiden Bilderserien – zum Beispiel untereinander (s. Abb. 3-5).
Doppelte Vergleichbarkeit
Entsprechend dem vorgestellten TAKE-5-Konzept werden pro Patient also insgesamt zehn Aufnahmen angefertigt. Diese werden zunächst jeweils in einer Reihe “Zustand präoperativ“ und in einer weiteren Reihe “Zustand postoperativ“ angeordnet. Beide Reihen werden schließlich zu einem Gesamtbild zusammengefügt, so dass auf horizontaler Ebene zunächst alle Einzelaufnahmen des Vorher-Zustandes und darunter alle Einzelaufnahmen des Nachher-Zustandes aufgereiht sind. Bei vertikaler Betrachtung können somit jeweils der Vorher-Zustand und der Nachher-Zustand aus der entsprechenden Winkeleinstellung betrachtet werden.
Ein wesentlicher Aspekt ist in diesem Zusammenhang die Sicherstellung der vom Autor so genannten “doppelten Vergleichbarkeit“. Diese besagt, dass die Einzelaufnahmen (ggf. unter Zuhilfenahme eines Bildbearbeitungsprogramms) so ausgerichtet werden sollten, dass jeweils die horizontalen und vertikalen Achsen übereinstimmen (s. Abb. 6).
Fazit
Die medizinisch-dokumentarische Aussagekraft der Vorher-Nachher-Bilder in der Plastischen und Ästhetischen Chirurgie steigt mit der Vergleichbarkeit der angefertigten Aufnahmen. Inwieweit Planung und Simulation mit dem tatsächlichen Behandlungsergebnis übereinstimmen und ob ein Erfolg eingetreten ist, lässt sich nur dann zweifelsfrei und objektiv beurteilen, wenn alle angefertigten Aufnahmen unter den gleichen Rahmenbedingungen entstanden und damit objektiv und graduell vergleichbar sind.
Eine objektive Einschätzung, ob und inwieweit ein harmonisches und perfektes Ergebnis gelungen ist, wird, zumindest vonseiten Dritter, zweifelsohne immer auf Basis von Vorher-Nachher-Bildern stattfinden (müssen).
Literatur
[1] Zoeller, E. J.: Geleitwort. In: Matthias Siessegger: Vorher-Nachher-Bilder in der Plastischen und Ästhetischen Chirurgie, 2. Auflage, 2016.
[2] Gutbier, S.: Praxistipp: Nachträgliche Bearbeitung der Bilder. In: Matthias Siessegger: Vorher-Nachher-Bilder in der Plastischen und Ästhetischen Chirurgie. 2. Auflage, 2016.